Στην περίοδο της εγκυμοσύνης, οι απαιτήσεις σε θρεπτικά συστατικά και σε πιο υγιεινές διατροφικές συνήθειες είναι μεγάλες. Το βάρος που ιδανικά θα πάρει μια έγκυος είναι 8 – 12 κιλά. Εάν πριν την εγκυμοσύνη η γυναίκα είχε παραπάνω κιλά, τότε κατά τη διάρκεια της κύησης θα πρέπει να είναι ιδιαίτερα προσεκτική, ώστε να πάρει όσο το δυνατόν λιγότερο βάρος ή και καθόλου.
Γενικά η διατροφή θα πρέπει να περιλαμβάνει όλα τα συστατικά, (υδατάνθρακες, πρωτεΐνες, βιταμίνες, ιχνοστοιχεία) και τροφές που προτιμώνται είναι: Γαλακτοκομικά, όσπρια, κρέας, ψάρια, λαχανικά, φρούτα. Καλό θα είναι να περιορίζεται η κατανάλωση ζυμαρικών, γλυκών και λιπαρών, ενώ οι ποσότητες σε πατάτες, ρύζι και ψωμί πρέπει να είναι μικρότερες. Τα γεύματα να είναι μικρά και συχνά, ανά τρίωρο περίπου. Επίσης χρειάζεται καλή ενυδάτωση του οργανισμού με αρκετά ποτήρια νερό την ημέρα και γενικά υγρά (γάλα, φυσικοί χυμοί, κλπ). Στη σωστή λειτουργία του εντέρου βοηθά πολύ και η κατανάλωση προβιοτικών, γιαούρτι, αριάνι, γιατί οι εγκυμονούσες υποφέρουν συχνά από δυσκοιλιότητα.
Στην εγκυμοσύνη ο Γυναικολόγος συνταγογραφεί και τα συμπληρώματα που είναι απαραίτητα, λόγω αυξημένων αναγκών των δύο οργανισμών. Αυτά είναι το φυλλικό οξύ και ο σίδηρος από την αρχή της κύησης και το ασβέστιο λίγο αργότερα. Ειδικά για τα σκευάσματα σιδήρου, καλό θα είναι να λαμβάνονται μέχρι και τρεις μήνες μετά τον τοκετό, ενώ αν η μητέρα θηλάζει, σίδηρο και ασβέστιο πρέπει να παίρνει για όσο διάστημα διαρκεί ο θηλασμός.
Συστήνεται ο περιορισμός της καφεΐνης (σε έναν με δύο καφέδες την ημέρα) και της τεΐνης (σε μία με δύο κούπες τσάι την ημέρα). Επίσης καλό είναι να περιορίζεται το κάπνισμα στις καπνίστριες: Έως τρία τσιγάρα την ημέρα στο πρώτο τρίμηνο της εγκυμοσύνης και μετά διακοπή. Το αλκοόλ αποφεύγεται στο πρώτο τρίμηνο, αργότερα μπορεί η έγκυος να πίνει πού και πού ένα μικρό ποτήρι κρασί.
Ειδικότερα όσον αφορά το κρέας και τα ψάρια, πρέπει να μαγειρεύονται σωστά και να μην καταναλώνονται ωμά ή μισοψημένα, για τον κίνδυνο της τοξοπλάσμωσης. Για τον ίδιο κίνδυνο, επιβεβλημένη είναι και η ανάγκη να πλένονται πολύ καλά τα λαχανικά και τα φρούτα. Η τοξοπλάσμωση είναι μια λοίμωξη που αν συμβεί κατά τη διάρκεια της εγκυμοσύνης, μπορεί να βλάψει το έμβρυο. Το τοξόπλασμα μπορεί να βρεθεί σε ακαθαρσίες μολυσμένων ζώων, σε λαχανικά του αγρού όπου μπορεί να έχουν πρόσβαση τέτοια ζώα, κλπ.
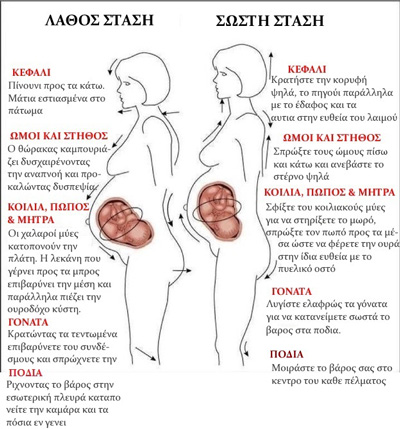
Η εγκυμονούσα πρέπει να κινείται. Οι ακρότητες αποφεύγονται, όπως η υπερβολική δραστηριότητα και η ακινησία από την άλλη. Περπάτημα ήπιο 15 – 20 λεπτά την ημέρα, χαλαρή άσκηση (π.χ. γιόγκα), ήρεμη κολύμβηση, κλπ.
Σε περίπτωση ναυτίας και εμέτων στην κύηση, θα πρέπει να αποφεύγονται οι πικάντικες σάλτσες, τα μπαχαρικά και γενικά οι έντονες γεύσεις και μυρωδιές στα φαγητά. Όταν δε το πρόβλημα είναι πιο έντονο, με μεγάλο αριθμό εμέτων την ημέρα, πολλές φορές βοηθούν απλά φαγητά, όπως φιδέ, ρύζι λαπάς, μακαρονάκι σκέτο, κοτόπουλο βραστό, ψωμί με τυρί ή κασέρι, φρυγανιές, κλπ. Επίσης βοηθά η κατανάλωση φρυγανιών ή κράκερ, αμέσως μόλις ξυπνήσει η μητέρα, στο κρεβάτι ακόμη. Το απαραίτητο νερό σε περίπτωση εμέτων, μπορεί να δοκιμάσει να το προσλαμβάνει η έγκυος πίνοντας λίγο λίγο όλη μέρα, ίσως και με καλαμάκι.
Γενικά και συνοπτικά, οι τροφές που θα πρέπει να αποφεύγονται είναι:
Τα ωμά κρέατα, το προσούτο, ταρτάρ.
Όλα τα μη παστεριωμένα γαλακτοκομικά.
Τα ωμά αυγά και τα προϊόντα που τα περιέχουν, όπως γλυκά, σπιτική μαγιονέζα, κλπ.
Το φρέσκο πατέ. Το κονσερβοποιημένο θεωρείται ασφαλές.
Τα ωμά όστρακα, όπως μύδια, στρείδια, καβούρια, κλπ.
Το σούσι και τα ωμά ψάρια.